表皮生长因子受体(EGFR)突变和间变性淋巴瘤激酶(ALK)重排是非小细胞肺癌(NSCLC)驱动因子,它们的发现和靶向疗法的开发推进了晚期患者基于生物标志物精准治疗模式的发展。目前已经有多款EGFR和ALK酪氨酸激酶抑制剂(TKI)上市,如具有显著疗效的第三代EGFR抑制剂奥希替尼(osimertinib)和ALK抑制剂洛拉替尼 (Lorlatinib)。不过尽管它们具有显著的疗效,患者最终仍然会出现获得性耐药性。
近日《自然》子刊Nature Reviews Clinical Oncology发表了一篇题为《第三代EGFR和ALK抑制剂:耐药机制和管理》的综述,详细介绍了第三代EGFR和ALK抑制剂耐药性的产生机制,并且描述了克服耐药性的多种策略。今天这篇文章将为各位读者带来其中精彩内容。点击文末“阅读原文/Read more”,即可访问原始论文页面。
 zzv帝国网站管理系统
zzv帝国网站管理系统
奥希替尼是第三代、不可逆EGFR TKI,对典型的EGFR激活突变和T790M耐药突变具有更强的效力和选择性。而洛拉替尼是第三代、大环、高效和选择性ALK/ROS1 TKI,用于解决对早期ALK TKI的获得性耐药,具有针对广谱ALK激酶结构域耐药突变的效力。
不过,尽管第三代EGFR和ALK TKI具有显著疗效,但其获得性耐药不可避免,且目前仍然是一个尚未解决的难题。因此,进一步研究以阐明耐药的潜在机制至关重要。
从广义上讲,获得性耐药可分为靶点依赖性(on-target)耐药(涉及靶点激酶的改变,使得即使存在TKI,仍会发生持续性激酶激活和信号传导)或非靶点依赖性(off-target)耐药(涉及靶点下游信号传导蛋白上调或细胞表型转化后一条或多条旁路信号通路的激活)。
就奥希替尼的靶点依赖性耐药来说,奥希替尼通过与位于ATP结合位点的半胱氨酸797(C797)形成共价键来与EGFR结合。因此,C797残基是奥希替尼耐药性产生的易感位点,实际上,在10%~26%接受二线奥希替尼治疗后疾病进展患者中已发现EGFR C797S突变。
针对洛拉替尼靶点依赖性耐药突变大多为复合ALK基因突变,这些复合突变包含两个以上在激酶蛋白域上的突变,叠加在一起降低洛拉替尼的活性,或者阻碍药物的结合。对患者组织样本的系列分析发现,患者的肿瘤随着接受不同ALK抑制剂的治疗,可以一步步地积累ALK耐药性突变,最终携带高度耐药性复合突变,让目前大部分ALK抑制剂失效。
历史上来看,针对非靶点依赖性耐药机制的研究更具挑战性,因为这些机制可能涉及非基因组或非细胞自主机制,而使用肿瘤测序可能无法识别这些机制。事实上,尽管在了解EGFR/ALK抑制剂非靶点依赖性耐药性方面取得了实质性进展,但在相当大比例的患者(一线奥希替尼治疗后高达40%~50%)中,其耐药机制仍未知,这强调了需要在该领域进行进一步研究。
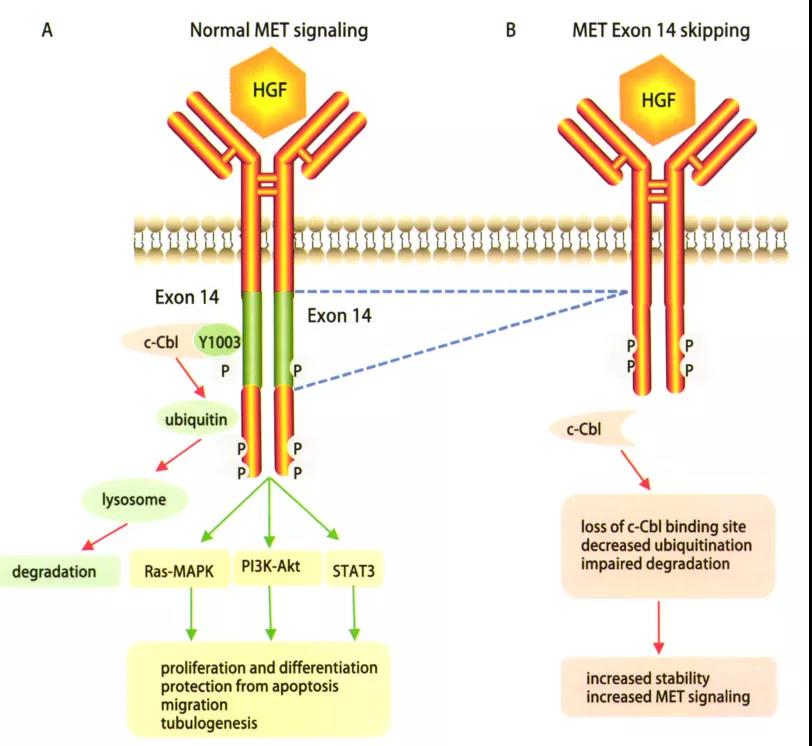
MET扩增是在EGFR突变型NSCLC中发现的首个涉及旁路信号传导的耐药机制。重要的是,MET扩增可以被靶向,EGFR抑制剂结合MET靶向抑制剂的组合方法,已经在临床试验中获得可喜的疗效。MET扩增也是NSCLC其他分子亚群(包括ALK重排NSCLC)的耐药机制之一。
此外,EGFR和/或ALK的下游信号通路可被重新激活并介导耐药。比如,RAS-MAPK通路是EGFR和ALK的关键下游效应通路,可通过影响通路每个节点的多种机制(如获得性BRAF融合、KRAS突变、NRAS突变、MAP2K1突变、DUSP6缺失或野生型NRAS或KRAS扩增)重新激活。来自临床前模型的数据表明,上调ERK信号传导赋予对第三代EGFR抑制剂的耐药性,联合MEK/ERK抑制可以恢复对EGFR TKI的敏感性。
 zzv帝国网站管理系统
zzv帝国网站管理系统
▲EGFR突变和ALK重排的NSCLC中奥希替尼和洛拉替尼的获得性耐药机制:包括阻止TKI抑制靶受体酪氨酸激酶的变异(a)、旁路和/或下游信号通路激活(b)、以及肿瘤细胞谱系的变化,如从腺癌(ADC)转化为鳞状细胞癌(SCC)或小细胞肺癌(SCLC)表型和上皮间质转化(EMT)(c)(图片来源:参考资料[1])
癌症组织学特征转化也是耐药性产生的重要机制之一,在对早期EGFR抑制剂耐药的NSCLC患者中,3%~14%的患者转化为小细胞肺癌(SCLC),在一线奥希替尼治疗后这一转化可能更常见。从腺癌到鳞状细胞癌的转化也可能发生,这种表型也与较短的转化后存活时间有关。接受ALK抑制剂治疗后,小细胞肺癌和鳞状细胞癌的转化也已被发现。上皮-间质转化(EMT)也在EGFR突变和ALK重排的癌症患者中发现,并被认为促进侵袭。EMT是一个保守的发育过程,上皮细胞表现为迁移和侵袭性间充质表型、细胞-细胞连接和极性丧失。这一过程与抗肿瘤治疗的原发性和获得性耐药有关,EMT转录调节因子已被确定为肺腺癌患者可能的治疗靶点。
接受靶向治疗(包括奥希替尼和洛拉替尼)后,患者的临床疾病进展速度和模式差异很大。因此,需要根据疾病进展的特征,结合对上述耐药性机制的理解,确定最佳的管理策略。
比如,接受治疗后只在身体一处或少数几处出现小转移病灶的患者可以使用局部切除或立体定向放射疗法。相比之下,多灶性中枢神经系统(CNS)疾病进展通常需要一种替代治疗策略,如加用培美曲塞(在转移性腺癌患者中具有一定的CNS疗效)、全脑放疗、转换为CNS渗透性更强的抑制剂或提高用药剂量,以尝试增加CNS药物浓度。
对于弥漫性、全身性疾病进展的患者,有必要改变系统治疗的方法。在这里,可将选择大致分为替代TKI(旨在克服靶点依赖性耐药)与TKI单药治疗以外的策略(旨在解决非靶点依赖性耐药)。
目前许多第四代EGFR和ALK TKI正在开发中,旨在解决对第三代TKI的靶点依赖性耐药性。其中,Blueprint Medicines公司开发的BLU-945和BLU-701是两款口服可逆性选择性TKI,在抑制EGFR激活性和耐药性突变同时,不影响野生型激酶的活性。它们可以作为单药,或者组合疗法的一员,在多种临床环境中治疗NSCLC患者。中国的再鼎医药拥有这两款第四代EGFR抑制剂在大中华区的开发权益。
 zzv帝国网站管理系统
zzv帝国网站管理系统
▲BLU-945和BLU-701的活性特征(图片来源:Blueprint Medicines公司官网)
在近日结束的AACR大会上,Blueprint Medicines公布了BLU-945的初步概念验证临床数据。早期临床试验数据显示,BLU-945表现出良好的安全性,并且剂量依赖性降低循环肿瘤DNA。而且,放射影像学数据显示患者的肿瘤出现剂量依赖性缩小,其中一名接受最高剂量BLU-945治疗的患者获得部分缓解。
 zzv帝国网站管理系统
zzv帝国网站管理系统
▲BLU-945剂量依赖性降低循环肿瘤DNA(图片来源:Blueprint Medicines官网)zzv帝国网站管理系统
其它第四代EGFR抑制剂包括的EAI045和JBJ-04-125-02,它们均为别构EGFR抑制剂。
在新型ALK TKI开发方面,Turning Point Therapeutics开发的TPX-0131是第四代ALK TKI,具有紧凑的大环结构,可以完全地与ATP口袋中的腺嘌呤位点结合,即使在有ALK耐药突变的情况下也能抑制ALK。该化合物目前正处于1期临床试验中。此外,Nuvalent开发的新一代CNS渗透性ALK抑制剂NVL-655预计将在2022年进入1期临床试验。值得一提的是,单个创新ALK TKI可能不足以克服导致洛拉替尼耐药性的所有复合突变。这也凸显了肿瘤一旦积累了复合突变,有效抑制靶点的难度。
联合治疗通过将第三代EGFR或ALK抑制剂与其它药物联用,可能解决或延缓对第三代抑制剂耐药的发生。
首先,可以同时使用针对相同靶点的早期和第三代TKI,以解决或延缓靶点依赖性耐药性的出现。比如在EGFR突变NSCLC中,奥希替尼与第一代EGFR TKI的组合可以克服某些等位基因背景下与C797S突变相关的耐药性。
另一种组合疗法的策略是使用EGFR或ALK TKI与另一靶向疗法来针对非靶点依赖性耐药性。比如,在ALK重排NSCLC患者中,洛拉替尼与MET抑制剂(靶向MET驱动耐药性),MEK抑制剂(靶向RAS-MAPK信号通路重新激活),或SHP2抑制剂构成的组合疗法都在临床试验中接受评估。
研究人员现在也在探索EGFR或ALK TKI与抗血管生成药物或者免疫疗法联用的效果。不过目前的临床试验结果尚不能确定组合疗法能否带来显著的疗效改善。
文章指出,抗体偶联药物(ADC)和双特异性抗体是目前正在开发的新治疗类型。它们可能对TKI耐药癌症患者有效。这些药物具有克服多种耐药机制的潜力,因此值得特别关注。
比如,amivantamab是一款靶向EGFR和MET的双特异性抗体,它已经获得FDA加速批准,治疗携带EGFR外显子20插入突变的NSCLC患者。而且,它与第三代EGFR抑制剂lazertinib联用,在携带特定突变的奥希替尼经治患者中,达到36%的客观缓解率(ORR)和4.9个月的中位无进展生存期。值得一提的是,即使在没有基于EGFR或MET的生物标志物的患者亚群中,仍然观察到29%的ORR。这支持这一策略可能有广泛的应用。
另一个例子是靶向HER3的抗体偶联药物patritumab deruxtecan。HER3表达通常在携带EGFR突变的耐药性肿瘤中升高,而且抑制EGFR活性可以在临床前模型中提高patritumab deruxtecan的抗癌活性。Patritumab deruxtecan作为单药已经获得美国FDA授予的突破性疗法认定,用于治疗接受第三代酪氨酸激酶抑制剂和含铂疗法治疗期间或治疗后,发生疾病进展且携带耐药性EGFR突变的转移性或局部晚期NSCLC患者。这些证据支持探索patritumab deruxtecan与第三代EGFR抑制剂联用的效果。
其它创新治疗策略,包括癌症疫苗,也有望治疗EGFR和ALK驱动的NSCLC患者。一款基于DNA的ALK疫苗已经在小鼠的ALK驱动淋巴瘤和NSCLC模型中激发强力免疫反应,为探索抗ALK疫苗作为创新治疗策略奠定了基础。个体化新抗原疫苗作为单药,或者与EGFR抑制剂联用,现在也在早期临床试验中接受检验。
作者指出,激活性EGFR突变和ALK重排的发现,为治疗NSCLC带来了范式的变化。然而,耐药性仍然是一个未能完全解决的挑战。目前在基础、转化和临床研究方面的合作将提供对TKI耐药性癌症生物学更为深入和广泛的机制理解,让理性开发创新疗法成为可能。
参考资料zzv帝国网站管理系统
[1] Cooper et al., (2022), Third-generation EGFR and ALK inhibitors: mechanisms of resistance and management. Nat Rev Clin Oncol, https://doi.org/10.1038/s41571-022-00639-9zzv帝国网站管理系统